TMS治療
TMS治療
TMS治療に係る外来予約 / お問い合わせ
医療法人雄心会 函館新都市病院
医療支援課 入退院支援室
電話:0138-46-1321/FAX:0138-46-1351
※当院は精神科領域・心療内科領域(うつ病や双極性障害など)
に対してのTMS治療は行っておりません
TMS治療とは?
TMS(transcranial magnetic stimulation。経頭蓋磁気刺激)とは、「磁気によって大脳を刺激」して、脳の活動性を変化させる装置です。
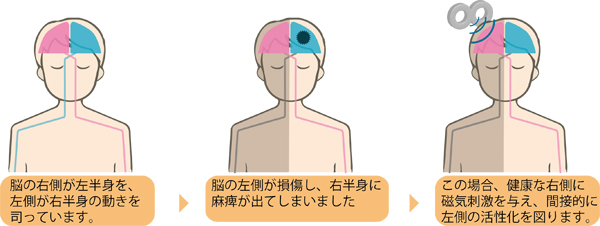
脳卒中後遺症に対し、「すでに傷を負った脳組織を復活させること」ではなく、「まだまだ余力のある、健常な脳組織の神経活動性を促進して、大脳のもつ“神経症状を補う能力”を最大限に発揮させること」が目的です。

頭の上からコイルを当て、脳神経細胞に磁気刺激を与えます。
健康な側の脳を低頻度TMS(1Hz)で刺激することによって、間接的に病巣側の脳を活性化させようというものです。
右の図に示すように健側大脳に低頻度TMS(1Hz)を与えると、健側大脳から病側大脳にかかる(半球間)抑制 が低下して、結果的に、機能代償を担うとされる病巣周囲組織が抑制から開放されることで、その活性を増すものと期待されます。
TMSは、特に痛みなどの苦痛を伴ったり、体に傷をつけることはありません。
TMS治療と集中的リハビリテーションの併用療法
東京慈恵会医科大学附属病院では、2008年から世界に先駆けて、
「TMSと集中的リハビリテーションの併用療法」を脳卒中後の上肢麻痺および失語症に対する新たな治療手段として導入していました。結果として、脳卒中後の上肢麻痺もしくは失語症患者に対する効果は目を見張るものがあり、いまでは「脳卒中リハビリテーションの新時代を切り開く新たな治療手段」として、日本国内のみならず、海外でも注目されている治療法です。
- まず、大脳にTMSをあてて脳の活動性を高め、リハに対する反応性をよくします。
- 次いで、脳の活動性をさらに高めるために集中的リハビリテーション(作業療法)を行います。
- そうすることで、脳のもつ代償能力が最大限に発揮され、上肢麻痺などの神経症状の改善がもたらされます。
当院でTMS治療と集中的リハビリテーションの併用療法を受けるには?
TMS治療は、脳卒中後の上肢麻痺患者さん全てに対して行える治療ではありません。
1. まずは、「脳卒中後遺症に対するTMS治療の適応基準」をご確認ください。
適応基準を全て満たしていることが条件となります。
脳卒中後遺症に対するTMS治療の適応基準
- 片側の病変である
- 脳卒中(脳梗塞、脳内出血、クモ膜下出血)が原因で上肢が麻痺している
手首を曲げずに指でグーパーができる
(少なくとも親指、人差し指、中指の3指が曲げたり伸ばしたりできる) - 日常生活が自立している(自ら移動できるなど、生活上では介助を必要としない)
- 全身状態が良好である
(発熱、栄養障害、体力低下、重度の心臓・肝臓疾患がない) - 最近1年間で、痙攣の既往がない(脳波検査で異常がない)
- 頭蓋内に金属(クリップ、コイル、ステント)が入っていない
- 心臓ペースメーカーが入っていない
- 透析をしていない
- うつ病でない
- 認知機能に問題がない(認知症でないこと)
- 年齢が16歳以上である
- 発症後2か月以上が経過している。
※適応基準を満たしている場合、高い安全性をもってTMS治療を行うことができるものと予測
されますが、その効果は患者さん個々によって異なります。
TMS治療を施行された患者さん全員に症状の改善がみられるわけではありませんので、TMS治療を行ってもなんら症状の変化がみられない場合もあります。
2. 東京慈恵会医科大学附属病院リハビリテーション科の医師の外来診察を受けていただきます。
「TMS治療を行うか否か」は、最終的に東京慈恵会医科大学附属病院リハビリテーション科の医師の診察によって決定されます。
適応基準を満たしていても診察の結果、TMS治療が行えない場合もあります。
◆外来診療日 原則 隔週土曜日 午前9時~12時
外来診療は、完全予約制です。必ずご予約の上、ご来院ください。
◆他の医療機関をかかりつけ医(主治医)としている方は、診療情報提供書(紹介状)が必要です。
また、半年以内に頭部MRIを撮影した画像データがあれば、併せてお持ちください。
◆必要により機能的MRI撮影を行います。
また、痙攣の危険性が高いと判断された場合は、脳波検査を行います。
3. 診察の結果、TMS治療の適応であると判定された際、入院の予約をとらせていただきます。
4. 入院日が決定しましたら、入院前検査のため外来を受診していただきます。
当院での入院治療スケジュール
入院治療期間は、土曜日の午後に入院し、翌々週土曜日に退院となります。
計15日間の入院治療となります。
◆入院日(土曜日)
午後 TMS設定を行います。
脳卒中の責任病巣の詳細(部位と大きさ)を確認後、健側運動野への単発TMSにより運動誘発閾値(Motor Threshold)を決定します。
◆2日目(日曜日)
作業療法士による上肢運動機能の評価を行います。
◆2日目(月曜日)~14日目(金曜日)
午前 TMS治療40分 / 集中リハビリ(作業療法)60分 / 自主トレーニング60分
午後 集中リハビリ(作業療法)60分 / 自主トレーニング60分
◆TMS治療終了(退院)から4週間後
外来でSPECT(脳血流)撮影を行います。
入院9日目(日曜日)は、TMS治療は行わず、集中リハビリと自主トレーニングのみ行います。
集中リハビリは、東京慈恵会医科大学で研修を終了した作業療法士が中心となり、患者さんごとの能力に合わせて、患者さんの理想に一歩でも近づけるようなプログラムを提供いたします。
自主トレーニングは、患者さんの能力に合わせた課題を適宜提供いたします。
その他
- TMS治療を受ける場合には、本人若しくはご家族からの「同意書」が必要となります。
「医師からの説明」と「同意説明書」の内容を理解、納得したうえで、「同意書」に記名押印し、入院日までにご提出ください。 - TMSの施行に係る医療費は一切かかりません。
入院料、リハビリテーション料、検査料及び食事療養費につきましては、健康保険が適応されますので、ご加入の健康保険の負担割合に応じて費用がかかります。
なお、全て個室をご利用いただいております。個室料は自己負担となります。
※「高額療養費制度」をご利用されることをお勧めします。
専門外来・専門療法のご案内

